1.1 CICATRISATION CUTANEE NORMALE
La cicatrisation cutanée est le processus de réparation de la peau lésée. Elle est indispensable à la survie de l’espèce afin de permettre de restaurer la barrière protectrice que constitue la peau vis-à-vis de l’environnement. Il s’agit d’un phénomène complexe qui fait intervenir de nombreux facteurs pour aboutir à une cicatrice de qualité variable.
On distingue la cicatrisation par première intention qui se produit typiquement après chirurgie avec une suture des berges incisées chirurgicalement et la cicatrisation par deuxième intention ou cicatrisation dirigée qui correspond à la cicatrisation d’une plaie laissée ouverte.
Dans tous les cas, la cicatrice est le stigmate du processus de cicatrisation. Elle est inévitable dès que le derme est concerné par un processus lésionnel. Seule la cicatrisation de la peau du fœtus ne donne pas de cicatrice et de nombreux travaux cherchent à reproduire ce phénomène après la naissance.
Il convient de se rappeler que si le chirurgien fait la suture, le patient fait la cicatrice.
Ainsi, la suture la plus soigneuse ne peut garantir une cicatrice optimale.
1.1.1 RAPPEL ANATOMIQUE
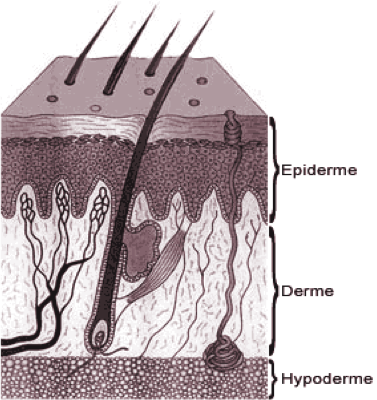 Avant de comprendre la cicatrisation, il convient de se rappeler la composition de la peau.
Avant de comprendre la cicatrisation, il convient de se rappeler la composition de la peau.
La peau se comporte de trois couches qui sont :
- L’épiderme,
- Le derme,
- L’hypoderme.
L’épiderme est la couche la plus externe et la seule à pouvoir se régénérer sans laisser de cicatrice. Son rôle est celui de barrière pour éviter la pénétration des germes. Elle est également impliquée dans le bronzage par les mélanocytes qu’elle contient.
Le derme est compris entre l’épiderme et l’hypoderme. Constitué d’un réseau de fibres de collagène et d’élastine au sein de la substance fondamentale, il contient les vaisseaux sanguins, les terminaisons nerveuses, les récepteurs du toucher. Son renouvellement est assuré par les fibroblastes, cellules qui assurent la production des fibres. Il contient également les glandes sébacées et les follicules pileux.
L’hypoderme contient les lobules graisseux et une zone intermédiaire entre la peau et les organes sous-jacents (os, tendon…). Sa structure offre un rôle de protection mécanique et d’isolant thermique. Il constitue également une zone de stockage graisseux variable selon la morphologie du patient.
1.1.2 LA CICATRISATION PAR PREMIERE INTENTION
C’est la situation idéale car elle doit en théorie donner toutes ses chances pour aboutir à une cicatrice optimale. Elle correspond à l’accolement des berges d’une plaie chirurgicale par suture. La suture est réalisée en au moins deux plans lorsque cela est possible :
- Un plan profond est suturé avec un fil habituellement résorbable mais à résorption lente (6 à 8 semaines) qui permet de maintenir les berges rapprochées et de réduire les risques d’élargissement de la cicatrice,
- Un plan superficiel pour ajuster avec précision les berges de la peau et qui doit être retiré au plus tôt en fonction de la tension cutanée en cas de points séparés pour réduire les marques sur la peau.
La cicatrisation est un phénomène complexe mais on peut distinguer schématiquement 4 phases avec :
- Une première phase vasculaire et inflammatoire avec formation d’un caillot sanguin réduit entre les berges de la plaie qui servira de trame pour la reconstruction du tissu. Les protéines de choc thermique interviennent dans cette phase et sont sensibles au rayonnement laser (cf. Laser URGOTOUCH®)..
- Une phase de réparation tissulaire avec envahissement du caillot par les vaisseaux et les fibroblastes qui vont synthétiser le collagène. .
- Une phase d’épithélialisation qui correspond à la couverture du tissu de granulation par l’épithélium et qui est ici réduite en raison de l’affrontement des berges mais que l’on peut trouver au niveau des fils de suture (formation de kystes).
- Une phase de maturation qui permet le remodelage du tissu cicatriciel avec réorganisation et assouplissement de la cicatrice. .
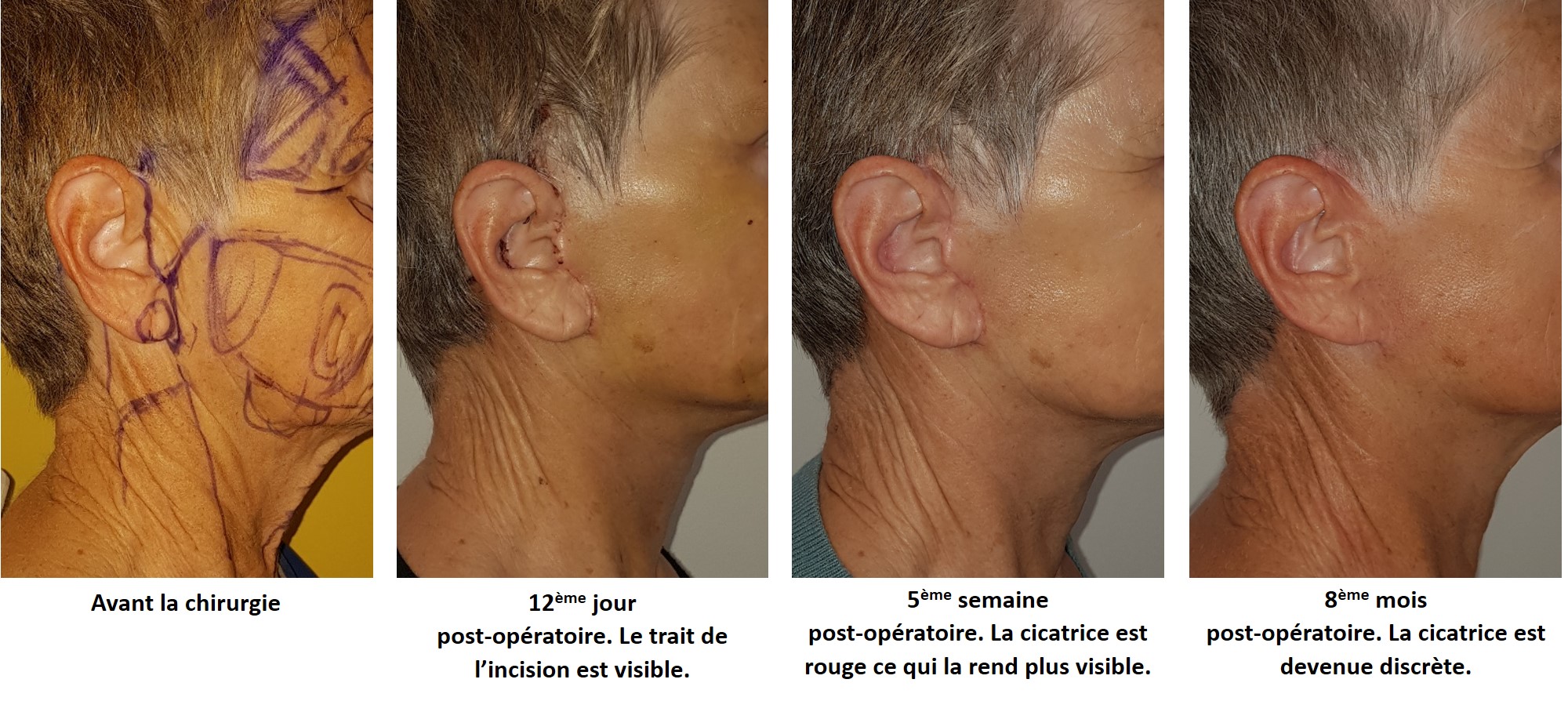
Il est important de se rappeler que la cicatrice évolue globalement sur une année et que la succession de ces phases explique l’évolution d’une cicatrisation normale avec une cicatrice habituellement discrète le premier mois puis une phase où la cicatrice peut s’épaissir, s’élargir et devenir rouge avec un maximum habituellement vers le 2ème mois pour s’améliorer ensuite et se stabiliser au bout d’un an. Ainsi, il est conseillé d’attendre ce délai avant d’envisager une reprise chirurgicale de la cicatrice.
Dans d’autres situations qui seront abordées plus loin, la cicatrice peut présenter une phase prolongée où elle est rouge et épaisse avec une amélioration lente dans le temps (cicatrice hypertrophique) ou sans amélioration (cicatrice chéloïde).
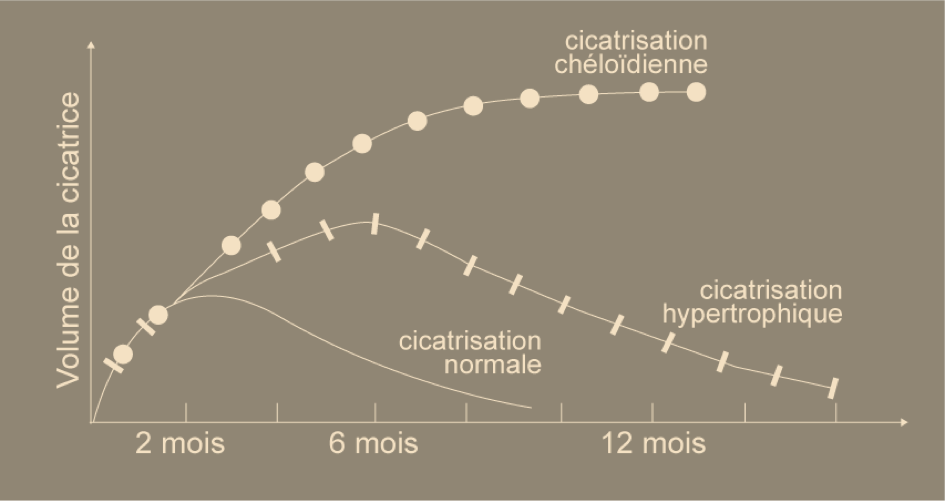
Un exemple d’évolution d’une cicatrice en fonction du temps est représenté ci-dessous au niveau d’une cicatrice de lifting cervico-facial.
1.1.3 LA CICATRISATION PAR DEUXIEME INTENTION OU CICATRISATION DIRIGEE
Elle correspond au processus de cicatrisation d’une plaie laissée ouverte. Elle peut être intentionnelle ou secondaire à une désunion d’une cicatrisation primaire (lâchage de suture ou surinfection, hématome…). La cicatrisation est dite « dirigée » car différents pansements peuvent être utilisés pour orienter les phases de la cicatrisation.
On retrouve ici les 4 phases de la cicatrisation primaire mais avec une durée et des conséquences plus importantes :
- Une première phase vasculaire et inflammatoire avec formation d’un caillot sanguin pour favoriser l’arrêt du saignement et constituer la trame du tissu à reconstruire. Les protéines de choc thermique interviennent dans cette phase et sont sensibles au rayonnement laser (cf. Laser URGOTOUCH®).
- Une phase de réparation tissulaire avec remaniement du caillot pour constituer le tissu de granulation avec l’arrivée des cellules synthétisant le collagène (fibroblastes) et permettant une rétraction de la plaie (myofibroblastes). Cette rétraction permet une réduction de la surface de la plaie par contraction des berges.
- Une phase d’épithélialisation qui consiste en la prolifération des cellules épithéliales (cellules les plus superficielles de la peau) lorsque le tissu de granulation arrive à la hauteur des cellules épithéliales. Cette phase peut être prolongée en raison de la surface à couvrir.
- Une phase de maturation qui permet le remodelage de la cicatrice.
Par rapport à la cicatrisation primaire, la cicatrisation secondaire nécessite des pansements prolongés, expose à un risque de rétraction délétère au niveau des zones de mobilité ou à proximité d’un orifice (bouche, paupière) avec une cicatrice pour finir souvent de moins bonne qualité.
1.1.4 FACTEURS INFLUENCANT LA CICATRISATION
De nombreux facteurs influencent la qualité de la cicatrice. Ces facteurs sont :
- Liés à la plaie et à sa prise en charge,
- Liés à des pathologies influençant le processus de cicatrisation (facteurs extrinsèques),
- Liés au processus de cicatrisation en lui-même (facteurs intrinsèques).
Il est possible d’agir sur certains facteurs pour améliorer la cicatrice. Jusqu’à récemment, il n’était pas possible d’agir sur le processus de cicatrisation lui-même. Une innovation récente, Le LASER URGOTOUCH® permet d’agir directement sur les facteurs liés au processus de cicatrisation avec une efficacité démontrée. Ainsi, il peut être possible d’agir à tous les niveaux pour optimiser la cicatrisation.
1.1.4.1 FACTEURS INFLUENCANT LA CICATRISATION LIES A LA PLAIE ET A LA PRISE EN CHARGE
Les facteurs liés à la plaie sont :
- La nature du traumatisme : incision nette, arrachement, perte de substance…
- La technique de réparation : suture, greffe, cicatrisation dirigée…
- Localisation : certaines régions du corps sont connues pour donner de moins belles cicatrices en raison de la tension au niveau de la peau, de la présence de mobilité, de l’organisation des fibres conjonctives… D’autres exposent à des risques plus importants d’infection, en particulier les plaies à proximité du périnée…
- Présence d’un corps étranger…
- La contamination, l’infection…
1.1.4.2 FACTEURS EXTRINSEQUES INFLUENCANT LE PROCESSUS DE CICATRISATION
Ils sont très importants et il est possible d’agir sur certains. Dans tous les cas, il convient d’agir et de corriger le plus possible ces facteurs pour optimiser la cicatrice.
Ces facteurs sont :
- Le diabète, l’insuffisance rénale, l’anémie, déficit immunitaire…
- Pathologies vasculaires (artérite, insuffisance veineuse, lymphœdème, hypertension artérielle, artériosclérose),
- L’obésité ou l’extrême maigreur,
- Carence en protéine, en vitamine (vitamine A, C),
- L’âge (puberté, ménopause). Par exemple, il peut être recommandé de différer une chirurgie si possible après la puberté (chirurgie des oreilles décollées par exemple) en raison d’un risque majoré de cicatrice chéloïde ou hypertrophique (cf. plus bas),
- Médicaments (corticoïdes, immunosuppresseurs, anti-inflammatoires…),
- Le tabagisme. Il joue également un rôle très négatif sur la cicatrisation (cf. infra).
1.1.4.3 FACTEURS INTRINSEQUES INFLUENCANT LE PROCESSUS DE CICATRISATION
Il s’agit de facteurs liés directement au processus de cicatrisation et propres au patient :
- Les facteurs génétiques à l’origine de troubles de la cicatrisation pouvant aboutir à des cicatrices chéloïdes de traitement difficile,
- Le phototype, c’est-à-dire la couleur de la peau en rapport avec le nombre et la disposition des mélanocytes (cf. illustration de la classification des phototypes selon Fitzpatrick). Ainsi, les peaux foncées exposent davantage à des risques de cicatrices chéloïdes,
- Certaines maladies héréditaires du tissu conjonctif (maladie d’Ehler Danlos, syndrome de Werner…).
A noter qu’il est maintenant possible d’agir à ce niveau grâce au LASER URGOTOUCH®.

ROLE DU TABAC DANS LA CICATRISATION
L’effet négatif du tabac sur la cicatrisation est bien connu mais souvent sous-estimé par le patient.
Votre chirurgien vous recommandera d’arrêter le tabac avant toute chirurgie car le tabac entraine :
- Une diminution de l’apport en oxygène dans les tissus avec augmentation du risque de désunion après suture, de problème de cicatrisation (nécrose) en particulier en cas de décollement de la peau (lifting, abdominoplastie, chirurgie mammaire),
- Une augmentation du risque d’infection, particulièrement grave en cas de pose de prothèses (prothèses mammaires par exemple),
- Une augmentation du taux de résorption des injections de graisse (lipofilling).
Outre les risques chirurgicaux, le tabac augmente également les risques anesthésiques, en particulier cardiorespiratoires. Ainsi, un arrêt du tabac 8 semaines avant une anesthésie générale diminue de 50% les complications respiratoires et un arrêt du tabac un mois avant et un mois après une chirurgie est nécessaire pour diminuer les risques de complications chirurgicales.
Attention, la cigarette électronique contenant de la nicotine doit être considérée de la même manière. A noter que des effets indésirables graves voire de cas de décès liés à la cigarette électronique ont été décrits récemment et que son utilisation comme aide au sevrage de la cigarette classique est discutée.
Une intervention chirurgicale peut être une bonne opportunité pour arrêter de fumer seul(e) ou en famille.
BENEFICES DU SEVRAGE
Outre les bénéfices sur le plan chirurgical et anesthésique, d’autres bénéfices sont rapportés et sont à valoriser (extrait du site http://www.addictions-auvergne.fr/site/content/arrêter-de-fumer-qu’est-ce-que-j’y-gagne-0) :
20 minutes : La pression sanguine et les pulsations de votre cœur se normalisent
8 heures : L’oxygénation des cellules redevient normale
24 heures : Le risque de crise cardiaque diminue. Vos poumons commencent à éliminer les résidus de la fumée. Votre corps ne contient plus de nicotine
48 heures : Le goût et l’odorat s’améliorent
72 heures : Respirer devient plus facile, on se sent plus énergique
2 semaines à 3 mois : La toux et la fatigue diminuent
1 à 9 mois : On est moins essoufflé
1 an : Le risque de maladies cardio-vasculaires diminue de moitié
5 ans : Le risque de cancer du poumon diminue de moitié
10-15 ans : L’espérance de vie redevient identique à ceux qui n’ont jamais fumé
AIDE AU SEVRAGE
Le sevrage n’est pas facile en raison du syndrome de manque et vous pouvez vous faire aider.
Votre médecin traitant peut être la première personne à contacter. Des structures dédiées peuvent également vous soutenir.
Voici quelques sites pouvant vous aider :
http://www.addictions-auvergne.fr/site/content/tabac-0
https://ressources-aura.fr/wp-content/uploads/2018/12/Tabac_2019_VDEF.pdf
http://www.addictauvergne.fr/addictologie-consultation-hospitalisation-auvergne/
http://www.oscarsante.org/moisanstabac/auvergne-rhone-alpes
Voici un site avec des coordonnées de centre antitabac :
http://www.addictions-auvergne.fr/cr2a/taxonomy/term/28
FICHE D’INFORMATION
Une fiche d’information sur le tabac édité par la Société Française de Chirurgie Plastique Esthétique et Reconstructrice sur le tabac et la chirurgie plastique est accessible en cliquant ici .
1.2 LA CICATRISATION DEFECTUEUSE
1.2.2 GENERALITES
 Une cicatrice peut être défectueuse en raison d’un problème lié à la plaie, de l’influence de facteurs extrinsèques (pathologies, tabagisme, carence…) ou de facteurs intrinsèques (génétique).
Une cicatrice peut être défectueuse en raison d’un problème lié à la plaie, de l’influence de facteurs extrinsèques (pathologies, tabagisme, carence…) ou de facteurs intrinsèques (génétique).
Dans certains cas, il est possible d’espérer améliorer une cicatrice défectueuse pour plusieurs raisons comme des conditions locales plus favorables que lors de la prise en charge initiale (plaie traumatique contaminée), réorientation de la cicatrice pour suivre les lignes de moindre tension cutanée, correction de bride cicatricielle par plastie….
A noter que grâce au LASER URGOTOUCH, il est maintenant possible d’agir sur les facteurs intrinsèques de la cicatrisation.
Ainsi, lorsqu’une reprise de cicatrice est envisagée, il convient d’analyser les facteurs en cause et voir si des corrections sont possibles.
1.2.2 LA CICATRICE HYPERTROPHIQUE ET CHELOIDE
1.2.2.1 CICATRICE HYPERTROPHIQUE
La cicatrice hypertrophique est une cicatrice marquée par une augmentation de volume et une rougeur prolongée dans le temps par rapport à une cicatrisation « normale » et par une évolution vers l’amélioration souvent lente. Elle ne dépasse pas les dimensions de la cicatrice initiale, contrairement à la cicatrice chéloïde. Il s’agit d’une évolution cicatricielle typiquement liée au patient et à son processus de cicatrisation. Les facteurs extrinsèques ne sont pas nécessaires pour développer une cicatrice hypertrophique.
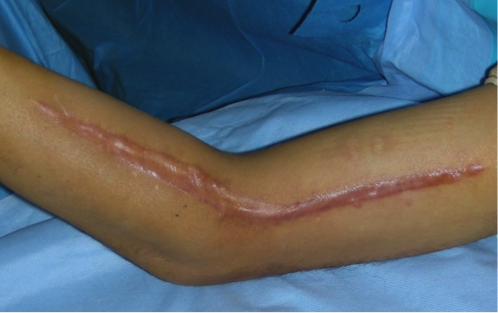
Ci dessous, un exemple de cicatrice hypertrophique au niveau du coude après ostéosynthèse d’une fracture complexe.
1.2.2.2 LA CICATRICE CHELOIDE
La cicatrice chéloïde est spécifique à l’espèce humaine et certaines personnes peuvent être prédisposées (phototypes foncés, antécédents personnels et familiaux de cicatrice chéloïde…). Il s’agit également d’une évolution cicatricielle typiquement liée au patient et à son processus de cicatrisation. Les facteurs extrinsèques ne sont pas nécessaires pour développer une cicatrice chéloïde.
La cicatrice chéloïde s’apparente à une tumeur mais est bien évidement bénigne. Dans tous les cas, on ne note aucune amélioration avec le temps et la chirurgie isolée expose à des risques de récidives parfois avec aggravation. Par ailleurs, ces dimensions vont au-delà de la cicatrice initiale pouvant prendre des proportions très importantes.
La constatation d’une chéloïde expose à des risques de récidives au niveau d’autres localisations et il faut en tenir compte (piercing, tatouage…). Certaines localisations sont également plus à risque (épaule, en regard du sternum, lobule d’oreille…). Le risque de chéloïde augmente lors de la grossesse et pendant la puberté.
Ci-dessous, une cicatrice chéloïde au niveau de l’épaule.

1.2.2.3 TRAITEMENT DES CICATRICES HYPERTROPHIQUES ET CHELOIDES
Les traitements que l’on peut proposer sont :
– la pressothérapie : elle consiste à porter un vêtement de compression avec une pression qui doit être maintenue entre 24 et 30 mm Hg pendant au moins 12h/jour, pendant plusieurs mois. Elle est surtout utile dans les phases débutantes et est rarement utilisée seule. La confection de vêtement de compression sur mesure peut être nécessaire.
– les injections de corticoïde intralésionnelle (KENACORT RETARD) : elles sont souvent considérées comme le premier traitement à tenter et sont d’autant plus efficaces que la cicatrice est jeune. Elles permettent de diminuer souvent les douleurs, les démangeaisons et l’épaisseur de la cicatrice. La dose préconisée est de 10 mg par cm de cicatrice avec des injections toutes les 2 à 6 semaines avec un maximum de 6 injections après application de pommade anesthésiante (EMLA). Les complications sont rares mais on peut avoir des dépigmentations, des télangiectasies, une atrophie cutanée voire des ulcérations et une nécrose. Les effets systémiques sont rares. Le taux de réponse est de 40 à 70% mais il existe des récidives.
– les gels de silicone : souvent prescrits car bien tolérés mais d’efficacité modérée, les gels de silicone doivent être appliqués au long cours.
– la chirurgie : l’exérèse seule entraine 40 à 100% de récidive avec parfois aggravation. Elle doit donc être associée à d’autres traitements. L’exérèse peut être intralésionnelle ou totale. Les risques sont ceux de la chirurgie (hématome, infection) avec la nécessité de traitement complémentaire pour être optimal.
– la radiothérapie et la curiethérapie sont très efficaces mais exposent à des risques de dégénérescence à long terme pouvant rendre la balance bénéfice-risque non favorable et sont rarement proposés en dehors d’équipes très spécialisées.
1.2.3 CICATRICES DEFECTUEUSES PAR DEFAUT DE CICATRISATION ET REPRISE CHIRURGICALE
Il s’agit des cicatrices défectueuses alors qu’il n’y a pas de prédisposition à une cicatrisation pathologique. Les causes peuvent donc être liées à la plaie et à sa prise en charge (plaie traumatique, plaie contuse, pas de suture en deux plans…) ainsi qu’à la présence de facteurs extrinsèques (tabagisme…). Une analyse des défauts de la cicatrice et des facteurs pouvant y avoir contribué est nécessaire avant d’envisager une reprise chirurgicale. Dans un souci d’optimisation, la reprise peut être associée au LASER URGOTOUCH®
Ainsi, la cicatrice défectueuse peut être :
- Déprimée,
- Adhérente,
- En échelle de perroquet,
- Tatouée
- Glabre,
- Elargie,
- Rétractile avec souvent formation d’une bride limitant les mouvements,
- Dyschromiques (couleur différente de la peau voisine) …
Dans la majorité de ces cas, une reprise chirurgicale doit être réfléchie car une amélioration peut être espérée. Ainsi, si une cicatrice est déprimée, il peut être possible de la rehausser par injection de graisse ou par technique de l’enfouissement. Si une cicatrice est adhérente, une injection de graisse peut parfois être proposée. Les barreaux des cicatrices en échelle de perroquet peuvent être inclus dans une exérèse en zigzag. Une cicatrice rétractile peut être allongée par différentes plasties (Z, W, trident, IC, d’Ostrowski…). Dans un souci d’optimisation, la reprise peut être associée au LASER URGOTOUCH®. Elle peut être réalisée selon les cas au cabinet sous anesthésie locale ou à la clinique sous anesthésie générale.